小児の肥満・メタボリックシンドローム
幼児肥満ガイド 日本小児医療保健協議会 栄養委員会 小児肥満小委員会
日本医師会 子どもの生活習慣病予防対策に関わる教育資材より引用
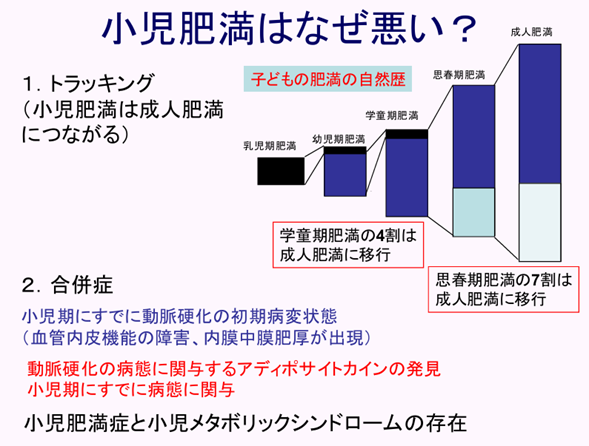
1)小児肥満の増加
子どもを取り巻く環境の変化として、日本では1970年代後半から2000年代にかけて食生活、ライフスタイルの変化によって子どもの肥満の割合が増加してきました。また、2016年からも引き続き増加傾向にあり、約40年で3-4倍に増加しています。学校保健統計によると、小学校就学時は約5%だった肥満発生頻度が、学童後期になると約11%(2020年で11歳の男の子で13%、女の子で9%)に増加するとされています。
食生活の変化については、お惣菜や弁当、ファストフード、スナック菓子、チョコレートなど高カロリーの食べ物が手に入りやすくなったことなどが挙げられます。また、ライフスタイルでは、公園や運動場など外で体を動かして遊ぶことが中心だった状況から、テレビゲームやカードゲーム、Youtubeなど家の中で楽しく過ごすことが増えてきた状況があります。大人の場合も同じですが、こうした変化によって、子どもも肥満が増えています。
2)幼児期からの肥満対策の重要性
Ⅰ 出生後の体脂肪率の変化
新生児期から幼児期にかけての体脂肪率の推移は、男女とも1歳頃までに20%前後に上がり、主に皮下脂肪組織に脂肪が蓄積されます。その後2~3歳には減少傾向に転じて、6歳頃には最低値になり、女子は7歳前後から再度増えるという傾向があります。脂肪組織の生理的意義は保温の他、不安定になりがちな離乳期の栄養摂取に備えるためとされています。脂肪組織に蓄えられる脂質は、乳児期に著しく容積を増やす脳組織の材料となる脂肪酸や、脳細胞への栄養源として主に利用されるブドウ糖の代替としてのケトン体の安定的供給のために必要とされ、同様に思春期前の女児は将来の妊娠のための栄養蓄積と女性ホルモン代謝の安定のために利用されます。本来はスリムな体型になるべき幼児期に肥満しているという事は、その児に遺伝的環境的な肥満形成因子が存在していることを意味しています。この様なことから、幼児期は肥満予防のために重要な介入時期であると考えられます。
日本医師会HPより引用
Ⅱ 幼児期からの肥満対策の重要性
1.成人病と幼児肥満対策
WHOの指針によれば、幼児期は成人病のリスク要因である高血圧、喫煙、2型糖尿病、運動不足、肥満に対し予防効果が期待できる重要な介入時期とされています。授乳時の母親の摂取食品はその後の児の味覚の嗜好に関連するなど、小規模な研究の中にはこの説を支持する知見もあり、また経験豊かな小児科医の見解やその具体的な事例もこのことを支持しており、幼児肥満対策の必要性の根拠と考えてよいと考えられます。更に、最近報告されたコホート研究の結果によれば、30歳台の内臓脂肪型肥満には幼児期の急激な体重増加が関与していることが明らかになっています。
2.必要な根拠と効果的な指導
対象が、集団であっても個人であっても、健康増進や疾病予防対策を講じる際には、医学的な根拠と効果的な指導法が必要です。現時点で信頼できる幼児肥満対策の原則は以下の通りです。
(a) 肥満幼児を持つ母親も肥満している例が多く、肥満=悪という頭ごなしの指導は母親の人格否定につながりかねないため控えるべきであること。
(b)幼児肥満対策は家族を巻き込んで行なうべきこと。
(c)母子健康手帳を有効活用すべきこと。(幼児期の肥満形成因子の多くが読み取れ、手帳内の幼児用肥満度判定曲線は肥満の程度や推移の把握に役立つ)。
日本医師会HPより引用
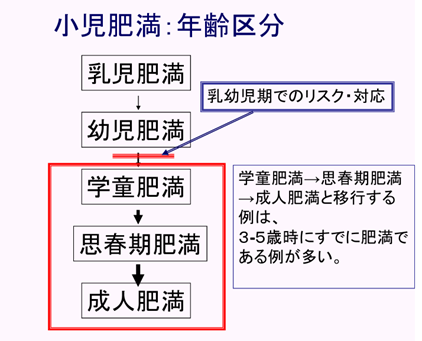
*学童期・思春期肥満はすでに完成された肥満だが、幼児期はまだ生活習慣は完全には完成しておらず、修正が可能である。肥満の一次予防という観点からは、学童期以前(幼児期)からの対応が重要。
学童期肥満:
肥満発生頻度;就学時4%台→学童後期10%台
学童期肥満児の発生頻度:この40年間で、3-4倍に増加
学童肥満の4割は成人肥満に移行する
思春期肥満:
思春期肥満の70%は成人肥満に移行
思春期肥満は高脂血症、脂肪肝、2型糖尿病などの代謝異常の出現率が上昇する。(思春期におけるインスリン感受性の変化)
学童肥満→思春期肥満→成人肥満と移行する例は、3-5歳時にすでに肥満である例が多い。
3)肥満度
肥満度の計算式
肥満度(%)=(実測体重-標準体重)÷標準体重×100
幼児期(1歳以上6歳未満)標準体重を表す式
男児 0.00206X2-0.1166X+6.5273
女児 0.00249X2-0.1858X+9.0360
*対象となる身長:70cm以上120cm未満
標準体重(kg)、 X:身長(cm)
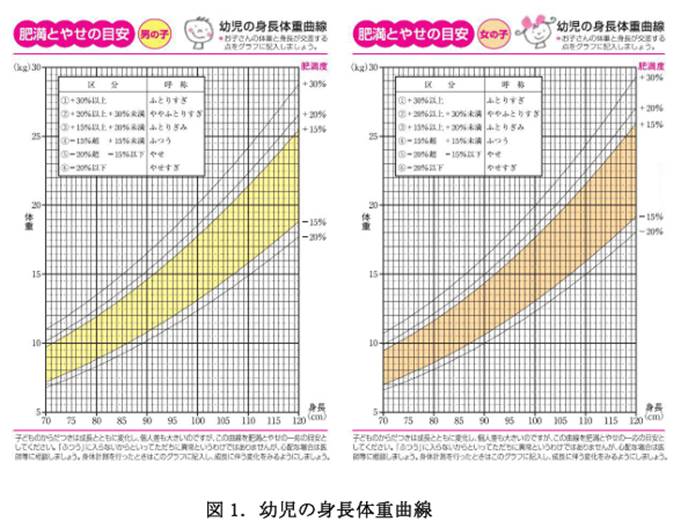
肥満度区分と体格の呼称

4)身長体重曲線(成長曲線)
日本小児内分泌学会と日本成長学会の合同標準値検討委員会は2000年度の乳幼児身体発育調査と同年度の学校保健統計調査の身体測定値を日本人小児の成長を評価する基準値とすることを報告し、幼児肥満診療では2000年度の資料(最新は2023年))に基づく成長曲線を用いるとしています。
幼児肥満診療に際して、最初に必ず検討すべきことは二次性肥満(何らかの遺伝疾患やホルモンの異常によって引き起こされる肥満のこと)を鑑別することです。BMI、あるいは肥満度だけを基準に肥満を判定したり、経過観察をしていると、早期に二次性肥満を診断することができません。身長が-2SDS以下の極端な低身長を伴う肥満、あるいは身長の伸びが悪い肥満は二次性肥満の可能性が高いのです。幼児に限らず子どもの肥満診療に成長曲線を活用することは必須です。2016 年度から学校健康診断において成長曲線に基づいて児童生徒の成長評価を積極的に行うことが決まりました。
幼児肥満ガイド 日本小児医療保健協議会 栄養委員会 小児肥満小委員会より引用
5)小児肥満症
小児肥満症:
脂肪組織が過剰に蓄積した状態。小児では肥満度≧20%
肥満症とは?
肥満に起因ないし関連する健康障害(医学的異常)を合併する場合で,医学的に肥満を軽減する治療(医学的介入)を必要とする病態 (小児体格適正化委員会 2002)
小児肥満症の診断スコアリング・システム(小児体格適正化委員会提言)
高度肥満(3点)
高血圧、睡眠時無呼吸症候群など肺換気障害、2型糖尿病または耐糖能障害、腹囲増加または臍部CTで内臓脂肪蓄積(6点)
肝機能障害、高インスリン血症(4点)
高コレステロール血症、高中性脂肪血症、低HDLコレステロール血症、黒色表皮症(3点)
高尿酸血症、皮膚線状(2点)など
合計スコアが6点以上のもの→小児肥満症
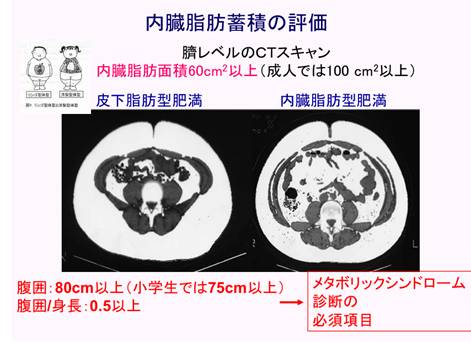
日本医師会HPより引用
6)小児肥満の原因と対策
①食習慣
・朝食の欠食
・脂質の過剰摂取
・外食(特にファストフード) 高脂肪+高ショ糖摂取
・清涼飲料水 高ショ糖摂取
・食卓の環境 孤食、個食、偏食、過食
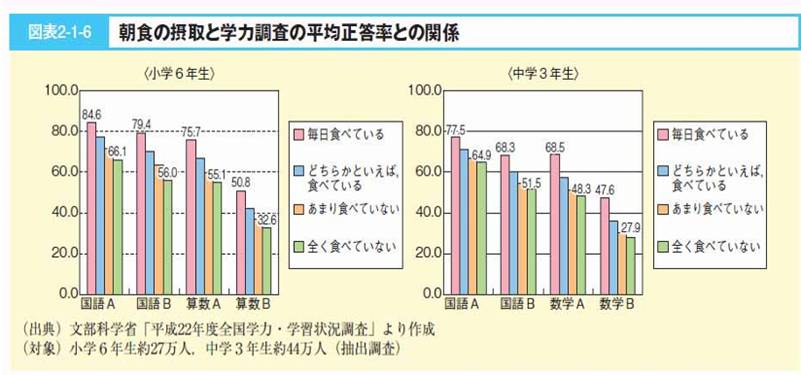
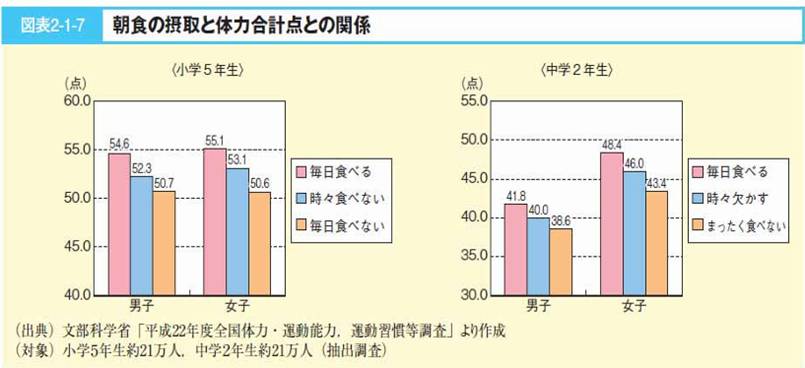
日本医師会HPより引用
②生活習慣の変化
・運動量の減少(日常生活における身体活動の減少、座りがちな生活習慣、リモコンや全自動など)
・睡眠時間の減少
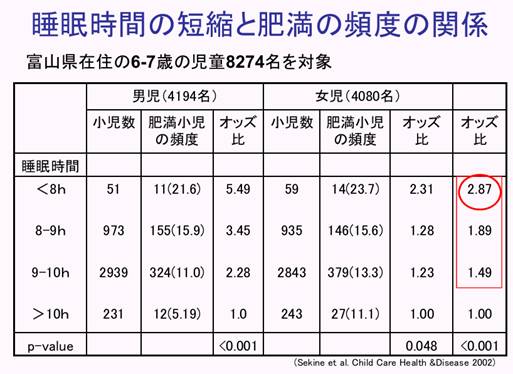
日本医師会HPより引用
日本医師会の提言:
早寝・早起き・朝ごはん
規則正しい生活
一日60分以上の身体活動
③食事指導
食事指導では、食事内容の偏りを是正したり、適正な食品を選んだり、生活習慣を見直すことに重点を置きます。保護者には、誤った食生活に気づき、正しく食べるための指導を受けてよかったと思える指導を心がけます。Ⅰ 目標摂取量
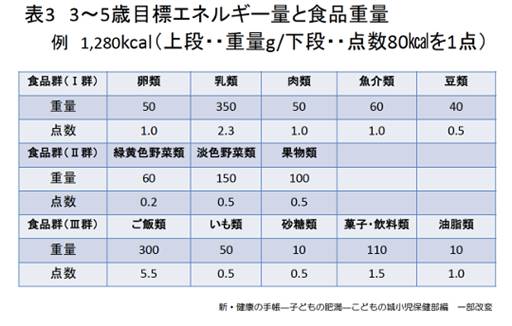
食事の基本は、日本人の食事摂取基準(2025年版)をもとに年齢別、性別、身体活動レベルに合わせたエネルギーとたんぱく質、脂質、炭水化物等のバランスを整えます。不足しがちなカルシウム、鉄等を満たしながら、減塩のために塩分量も参考にします。体重に応じて個人の推定エネルギー必要量を求めることができます。特に肥満度が高いほど、無理のない適正量にすることは必要です。食品構成は、食品重量と糖尿病の食品交換表をもとに80kcalを1点とした点数で組み合わせます。たんぱく質は減らさずに糖質の多いご飯類、いも類、菓子類等から減らす方法をとりますが、極端な糖質制限はしません。食品重量と単位の見方は、例えば1点の肉類は、重量にすると50gをめやすとしますが、1点(80kcal)は、ささ身75g、鶏もも40gというように部位によりエネルギーには違いがあります。
Ⅱ 食事の傾向
幼児肥満の食事の特徴は、1回の使用食品の数が少なく、単品献立が多い傾向です。非肥満群と比較すると肥満群は朝食、昼食の品数は少なく、夕食と間食に多い傾向があります。また、食物繊維量は肥満度が高くなるほど減少し、高度肥満群の塩分量は高いという結果があります。
Ⅲ 指導内容
指導に入る前には、基本的な調査から背景を知る必要があります。
①家族背景:家族構成、両親の体格など
②本人の成育歴や発達過程:身体発育曲線、病歴、発達など
③生活時間:起床から就寝までの過ごし方など
④食事調査:食習慣調査など
・基本は、1日3回の食事と1回の間食とし、早寝早起きの生活リズムを身につけます。
・献立の基本は、大皿盛りにせず、一汁二菜(主食、汁物、主菜、 副菜)の組み合わせにして個別に盛り付けます。主菜は肉類に偏らずに卵類、魚介類などまんべんなく用意します。野菜、海藻などよく噛める料理を増やして好き嫌いなく食べられるようにします。苦手とする食品は、楽しい食育を通して馴染ませていきます。味付けの工夫やお手伝いをさせるなど食品に親しみをもたせ、子ども自身の食べたい気持ちを引出します。塩分が多い加工品、塩蔵品や卓上調味料などの使用は控えます。外食や甘い飲みものは減らします。時には惣菜の上手な利用法、アレンジのしかたを伝えると実行しやすくなります。
・魚介類、豆類、野菜類、果物類は不足しがちです。「こうしたら苦手な食品もおいしく食べられる」というように、試してみたくなるような献立例を具体的にあげましょう。
・孤食は避け、楽しい食卓を心がけます。姿勢を正して食べられるように椅子やテーブルなどの高さなどを成長に合わせて調整します。保護者はじめ周囲の大人は、食べたい物を食べたいだけ与えることがないように協力します。
間食の適量と与え方
・間食の適量は、個人差もありますが1日に必要なエネルギー量の10~15%が適当です。1~2歳は約100kcal、3歳以上は約200kcalとしますが、食事量や個人に合わせて次の食事に響かない量にします。
・市販の菓子類は、エネルギー表示を見て量を決めるように指導します。子どもにとってのおやつは楽しみの一つですから、子どもにもわかるように写真などで教えていくと4歳頃でも自分で調整できるようになります。保護者には、塾や習いごと前後に与える間食の内容や量に気を配ってもらいます。与え方で注意したいことは、出かけるときは必ずおやつを持ち歩く、例えば嫌いなものを食べたらお菓子をあげるなどと駆け引きに使う、移動中に子どもをおとなしくさせるために食べさせる、ご褒美(留守番、手伝い等)に好きなお菓子を与えること等には注意してもらいましょう。また、子どもの欲しがる欲求に根負けしないことも大切です。
④運動指導
あらゆる年齢層において、身体活動量を高めることは、食生活の改善とともに、健康の維持増進、肥満やメタボリックシンドローム、生活習慣病の発症予防に有益です。幼児肥満は、学童期の肥満や思春期・成人の肥満に繋がりやすいため、幼児期から対策を講じる必要があります。
I 幼児期における運動の意義
幼児期は、神経系の成長発達が著しい時期なので、この時期に体を使って十分に遊ばせることは、以下に示す様々な効用があります。

肥満対策として運動指導を行う主な目的は2ですが、2以外にも多くの効用があることを説明すると、保護者の協力が得られやすくなり指導効果の向上が期待できます。
II 幼児期の特徴
幼児期は、神経系の発育発達が著しいので、立つ、座る、寝ころぶ、起きる、回る、転がる、渡る、ぶら下がるなどの「体のバランスをとる動き」や、歩く、走る、跳ぶ、登る、降りる、這う、よける、滑るなど「体を移動する動き」、持つ、運ぶ、投げる、捕る、転がす、蹴る、積む、漕ぐ、掘る、押す、引くなどの「用具を操作する動き」などの様々な動きを身に付けやすい時期です。これらの動きを身に付けることは、生涯にわたってスポーツに親しむ基盤になるばかりでなく、怪我や危険から身を守ることにもなります。幼児期は、学童期以降と比較して、気が散りやすく、社会性の発達が十分でないため、集団で一つの課題に取り込むことは苦手です。また、相対的に頭部が大きく重心が高いため転倒しやすい、発汗が少なく地面からの輻射熱の影響を受けやすいため熱中症になりやすい、運動器が脆弱なため骨折や軟骨の損傷が生じやすいという特徴があります。さらに、学童期以降と比較して、保護者や指導者の言動に左右されやすいことが知られています。
III 幼児に対する運動指導の際の留意点
運動によって消費されるエネルギー量はそれほど多くなく、幼児に対して一定強度以上の運動を一定時間以上継続させることは極めて難しいため、食事指導や生活リズムの指導(十分な睡眠時間の確保など)も合わせて行い、運動指導の際には、前述した幼児の特徴をふまえ下記の事項に留意して指導を行います。
1. 特定の種目に偏った指導やマラソンなど負担の強い運動は行わない。
2. 体を使った遊びを通して、「体を動かすことは楽しい」と感じさせる。
3. 飽きさせない様に、プログラムが単調にならないように工夫する。
4. 運動能力の個人差に配慮し、むやみに他児と比較しない。
5. できる様になった時に、タイミングよく褒める。
6. 指導者自身が良いモデルになるように努力する。
7.安全対策を講じる。
8. 電子メディア接触時間を制限する。
アメリカ小児科学会は、2-5歳の電子メデイア接触は、“質の高い内容を選び1日1時間までに制限するように”と提言しています。
⑤生活リズムと行動療法
幼児期は身体活動が活発となり、身体表現や周囲とのコミュニケーションも身につけて、摂食する食品の種類や形態・量ともに急速に増え、1日の生 活リズム、すなわち、生活習慣が形成されてゆく大切な時期です。幼児特有の体形から肥満はあまり意識されませんが、就学前までに肥満になってしまうと、学童期以降まで持ち越しさらに悪化することが知られており、幼児期からの肥満対策、とくに肥満にならない生活習慣を身に着けることが大切です。
I 幼児期の特徴
独歩可能になった時期を過ぎると身体活動量が飛躍的に増えてゆきます。様々な対象に好奇心をもち感受性も豊かになり感情を表現することができるようになります。食事も種類・形態・量ともに変化して、概ね大人に近い内容に変わってゆきます。生活のお手本は身近な両親や家族であり、規則正しい生活習慣を身に着けてゆく大切な時期ともいえます。成長や発達発育がめざましい時期と思われがちですが、急速な身長や体重の増加は幼児期の前半までで、幼児期後半の身長体重の変化は学童期前半とさほど変わりません。
II 幼児期の肥満のはじまり
学童期以降は肥満度20%以上が軽度肥満ですが、幼児期は15%以上が軽度肥満です。いわゆる幼児体形のため見た目では気が付きにくく、いずれは小児の体形に成長することへの期待感からふっくらした体形はあまり問題視されていません。しかし、幼児期後期から小学校高学年まで肥満の出現率は年齢とともに増加し、個々の肥満度も年齢とともに悪化する傾向があるので、就学時の軽度肥満はその後に悪化する可能性が高いといえます。3歳健診の後は就学前まで集団検診はなく身長や体重は測定の機会すら限られてしまいますので、家庭での体重測定も実施するなどして、太り始めたら早くから対策を始めることが大切です。1年間で3㎏を超える急速な体重増加は肥満の兆しであることを忘れてはなりません。
III 肥満の悪化要因
食べすぎや運動不足さえ気を付けていれば大丈夫だと思われがちですが、それ以外に日常生活の多くの場面に肥満の悪化要因があります。睡眠不足、朝食抜き、複数回のおやつ、早食い、遅い夕食、長時間のテレビやゲーム、などです。食事に関しても、空腹を満たすのに懸命で内容・量とも覚えていない食べ方、つまみ食いやマヨネーズ・ドレッシング等油脂を含む調味料の使用などが幼児期に習慣化してしまうと肥満の悪化につながります。量や内容が記憶に残らないエネルギー摂取には注意が必要です。また、一見活発に動いているようで長時間ゲームやテレビに夢中になる、じっと座って動かない、俊敏に行動しない、面倒くさがる、など運動不足以前の活動性の低下も肥満を悪化させる要因となります。最近は幼児でもタブレット端末やスマートフォンをおもちゃ感覚で操作して長時間画面を見て遊ぶ光景をよく見かけますが。視力低下や姿勢の悪化にもつながりますので注意しなくてはなりません。
IV 運動療法・食事療法の長所と短所
食事療法や運動療法は目的や手段が直接的で判りやすく、食生活が大人の コントロール下に置かれている幼児では実施は比較的に容易で効果も期待できます。しかし、幼児にとって生活のお手本は身近な大人であり、子供だけに食事制限や運動励行という強い条件を守らせることは非現実的で、大人も同じ条件の治療に参加することが不可欠です。実生活では仕事・家事・大人と子供での生活時間の違いなどから、家族そろって食事や運動という肥満 改善のための環境を作り続けることは容易ではありません。
V 認知行動療法とは
行動療法は本来、心理療法のひとつで、客観的に測定可能な「行動」のうち望ましくない行動を低減させ、望ましい行動を増大させる「行動の制御」であり、行動変容や行動修正とも呼ばれています。自分が置かれている状況に対する主観的な状況判断が「認知」であり、通常は適応的に行われていますが、強いストレスや特別な状況下では認知に歪みが生じて抑うつ感や不安感が強まり、非適応的な行動が強まってしまいます。認知に働きかけて気持ちを楽にさせたり、望ましい行動へと修正させるのが認知療法あるいは認知行動療法であり、教育など幅広い分野で応用されています。
VI 幼児肥満の治療の原則
肥満度15%程度の軽度肥満であれば厳重な食事制限は不要です。また、年齢的には活発に動くので特別な運動療法も必要ありません。まずは肥満が進行しない生活習慣に変えてゆくことが治療の中心です。太らない生活習慣を身に着けされば大丈夫です。幼児は大人をお手本にしているので、周囲の大人とくに両親は肥満につながらない食生活をすることです。おじいちゃんお ばあちゃんにも、孫可愛さにお菓子や甘い飲料をむやみに与えないように協力してもらうことも大切です。
VII 治療目標の設定のこつ
「食事やおやつの量に気をつけて」「運動をするように」といった誰もが知っていることを漠然とした指導ではなく、朝食ぬき、不規則な間食、遅い夕食、早食いなどを改善させる、自然に身体活動量が増えるように工夫するなど、より具体的な内容の指導が効果的です。大切なのは、厳しい目標を設定するよりは確実に達成可能な現実的な目標設定をすることです。
VIII 小児肥満での認知行動療法
肥満の悪化要因は一人一人異なりますが、小児では共通点が多いため、認知して正しい行動に修正させるための注意項目は集約することが可能です。
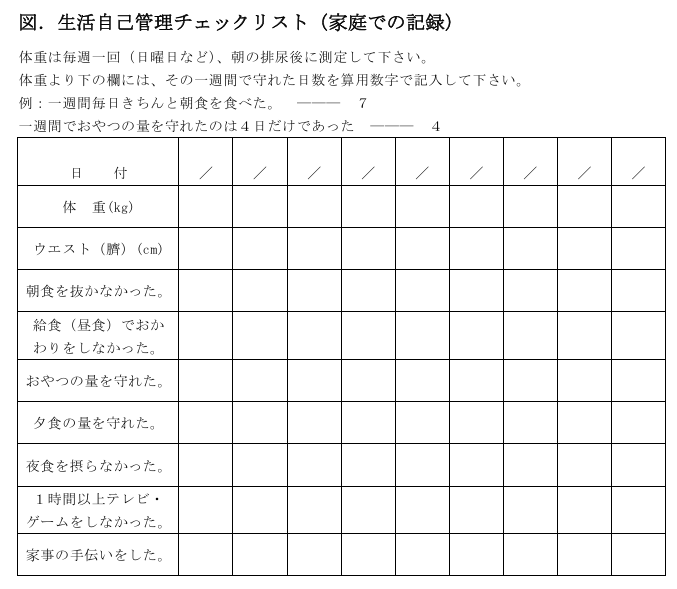
基本の約束7項目
(1) 毎食一人分を盛りつけて食べ始める。
(2) 1日3食、食卓で食べる。
(3) 食品の大体のカロリーを目分量で知っておく。
(4) 給食の牛乳(200ml)以外はノーカロリー飲料。
(5) パンには何もぬらない、サラダには何もかけない。
(6) テレビゲームは一人で自分の家で。
(7) 体重計測は週に一回朝に。
幼児肥満ガイド 日本小児医療保健協議会 栄養委員会 小児肥満小委員会より引用